主要信息
· 血吸虫病是血吸虫感染人体引起的一种急性和慢性病,是WHO认定的20种被忽视的热带病之一,在我国作为乙类传染病进行管理。
· 感染人体的血吸虫有7种,对人体危害最为严重的3种血吸虫主要是曼氏血吸虫、日本血吸虫和埃及血吸虫。
· 据估计,2021年全球至少有2.5亿人需要接受血吸虫病预防性治疗,其中7530万人已获得治疗。
· 人们在从事日常农业、家务、职业和娱乐活动时因接触含有血吸虫尾蚴的水体(疫水)而感染血吸虫。
· 不良卫生习惯和在疫水中游泳或垂钓等特定的游戏活动使学龄儿童尤易受到感染。
·大规模预防性化疗是WHO推荐的控制血吸虫病的关键措施,此外实施安全用水、改善卫生设施、健康教育和灭螺等综合性措施可有效减少、阻断疾病的传播。
血吸虫病是由裂体吸虫属血吸虫引起的一种急、慢性寄生虫病。据估计,2021年全球至少有2.5亿人需要接受血吸虫病预防性治疗。这种治疗需要在若干年中重复进行,从而降低发病率和感染率。目前已有78个国家报告存在血吸虫病传播,但仅51个存在中度至高度传播的流行国家要求针对人群和社区进行大规模血吸虫病预防性化疗。
病原学
血吸虫的生活史包括虫卵、毛蚴、母胞蚴、子胞蚴、尾蚴、童虫和成虫7个阶段,其中尾蚴是侵袭人体阶段,虫卵是主要致病阶段(图1)。
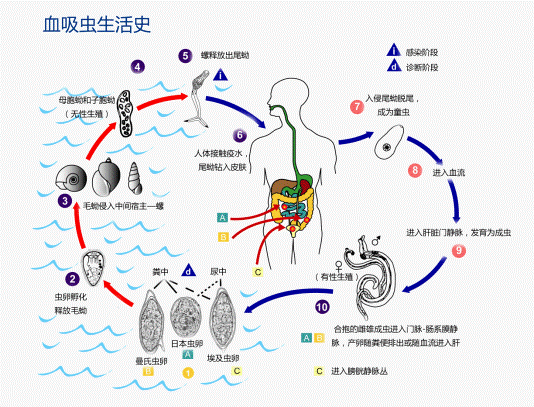
图1. 三种主要人体血吸虫的生活史
感染血吸虫的人和动物的粪便或尿液中如含有血吸虫虫卵,排出体外污染淡水就会造成传播。血吸虫虫卵可在水中孵化逸出毛蚴,毛蚴侵入存在于附近的适宜中间宿主淡水螺,并在螺体内发育逸出尾蚴。人畜因接触含有尾蚴的水体而感染(图2)。
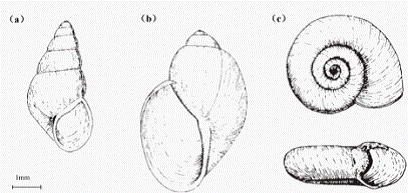
图2. 三种主要人体血吸虫的中间宿主——淡水螺类的形态学比较
(a):钉螺;(b):水泡螺;(c):双脐螺
尾蚴侵入人体皮肤后成为童虫,继而发育为成虫并产卵。一些虫卵随粪便或尿液排出体外,继续其寄生虫生命周期,其它虫卵则沉积在人体组织内,引起免疫反应并逐渐损害人体器官(图2)。
流行病学
血吸虫病流行于热带和亚热带地区,在无法获得安全饮水和缺乏适当环卫设施的贫穷社区尤为严重。估计至少90%需要得到血吸虫治疗的患者生活在非洲(图3)。
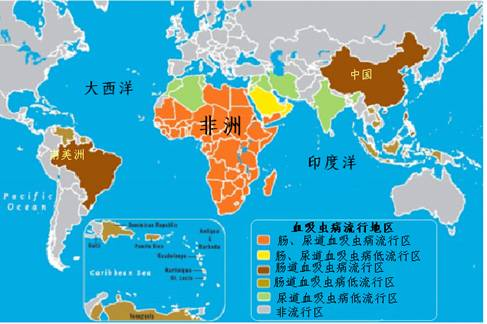
图 3. 世界血吸虫病流行图
血吸虫病主要分两种类型,一种是肠道血吸虫病,另一种是泌尿生殖系统血吸虫病。感染人体的血吸虫有7种,其分布与其中间宿主螺的分布基本一致(见表1)。
表1. 血吸虫病种类及其地理分布
|
类型 |
虫种 |
地理分布 |
|
肠道血吸虫病 |
曼氏血吸虫 |
非洲、南美洲 、加勒比地区 |
|
日本血吸虫 |
中国、日本、印度尼西亚、菲律宾 |
|
|
湄公血吸虫 |
柬埔寨、老挝 |
|
|
间插血吸虫 |
中部非洲的雨林地带 |
|
|
几内亚血吸虫 |
喀麦隆、赤道几内亚、加蓬、尼日利亚、圣多美和普林西比 |
|
|
马来血吸虫 |
马来西亚 |
|
|
泌尿生殖系统血吸虫病 |
埃及血吸虫 |
非洲、中东、科西嘉岛(法属) |
血吸虫病大多影响贫穷的农村社区,尤其是农业和渔业人口。妇女从事家务劳动(如洗衣服)时与疫水接触,也会面临风险,并有可能罹患女性生殖器血吸虫病。泌尿生殖系统血吸虫病还被认为是艾滋病毒感染的一个风险因素,对妇女尤其如此。不良的卫生习惯以及与疫水接触可使儿童尤易受到感染。
影响血吸虫病流行的因素包括自然因素、生物因素和社会因素。自然因素是指影响血吸虫病流行的生态环境等条件,如气温、雨量、水质、土壤、植被等;生物因素是指血吸虫的中间宿主螺及其终末宿主的数量/密度、分布、感染情况等;社会因素是指影响血吸虫病流行的政治、经济、文化等因素及居民的生产方式、生活习惯等。
临床表现
血吸虫感染人体的过程可分为三个阶段:迁移期、急性期和慢性期。
在迁移阶段,尾蚴穿透皮肤并迁移,这个阶段通常是无症状的,但敏感的患者可能会出现一过性皮炎,偶尔还会出现肺部病变和肺炎。
急性期(可能发生片山综合征)以超敏反应为特征,包括由于免疫复合物形成引起的血清病,导致发热、疲劳、疼痛、淋巴结肿大、胃肠道不适、肠痛、腹泻伴有血液和粘液粪便、虚弱和体重减轻。实验室检查可能显示白细胞增多伴嗜酸性粒细胞增多。
慢性期发生在数月后,主要是宿主对在组织中沉积的血吸虫虫卵产生的应答反应。并非所有雌虫产下的卵都能成功地离开宿主,许多虫卵在血液循环中被冲走并沉积在器官中引发强烈的肉芽肿反应。虫卵被炎性细胞包围,形成特征性肉芽肿,这些肉芽肿可能合并形成更大的肉芽肿反应(息肉)。被包裹的虫卵死亡并最终钙化或被破坏,对宿主器官和组织的影响是多方面的。肠道血吸虫病的症状包括肠息肉病、腹痛、腹泻、肾小球肾炎、肺动脉炎和心力衰竭及门静脉周围纤维化等心血管疾病。门脉高压可导致肝肿大、脾肿大和腹水。埃及血吸虫感染经常引起血尿、排尿疼痛、肾积水和膀胱壁的进行性破坏,并可能增加患癌风险。虫卵,特别是重度感染者体内的虫卵,有时几乎散布在所有组织和器官中,包括神经系统(大脑,尤其是脊髓)、睾丸、卵巢、皮肤和眼睛。
血吸虫病会造成相当严重的经济和健康影响,其导致的残疾多于死亡。它可能会导致儿童贫血、发育迟缓、学习能力下降,但经过治疗,这些影响通常可以逆转。慢性血吸虫病可能影响劳动力,在某些情况下会导致死亡。
据估计,2016年全球每年因血吸虫病死亡的人数估计为2.6万人,因血吸虫病导致的伤残调整生命年约为250万年。然而,这些数字可能被低估,需要进行系统性的综合评估。
诊断
血吸虫病的确诊依据是检测对象粪便、尿液或组织活检标本中检测到血吸虫虫卵或毛蚴(表2)。免疫学检测、影像学检查可用于虫辅助诊断血吸虫病。
表2. 三种主要人体血吸虫卵生物学特征
|
类型 |
虫种 |
地理分布 |
|
肠道血吸虫病 |
曼氏血吸虫 |
非洲、南美洲 、加勒比地区 |
|
日本血吸虫 |
中国、日本、印度尼西亚、菲律宾 |
|
|
湄公血吸虫 |
柬埔寨、老挝 |
|
|
间插血吸虫 |
中部非洲的雨林地带 |
|
|
几内亚血吸虫 |
喀麦隆、赤道几内亚、加蓬、尼日利亚、圣多美和普林西比 |
|
|
马来血吸虫 |
马来西亚 |
|
|
泌尿生殖系统血吸虫病 |
埃及血吸虫 |
非洲、中东、科西嘉岛(法属) |
对于泌尿生殖系统血吸虫病而言,标准诊断方法是尿液过滤镜检技术。改良加藤厚涂片法通(即Kato-Katz法)是WHO推荐的检测肠道血吸虫病的“金标准”,在我国广泛使用的还有尼龙绢集卵孵化法。在曼氏血吸虫传播地区,也可以使用循环阴极抗原检测方法(CCA)进行尿液检测。
对于生活在非流行地区或低度流行区的人,可使用血清学和免疫学技术进行筛查,并据此判断未来开展全面检查、治疗和随访的必要性。
预防和控制
2020年,WHO发布《结束忽视,实现可持续发展目标:2021~2030年被忽视的热带病路线图》,提出以下目标:到2030年全球消除血吸虫病这一公共卫生问题,并在部分国家阻断血吸虫病在人群间的传播,促进实现“确保健康及促进各年龄段人群福祉”这一可持续发展目标。2022年2月,WHO发布了《WHO控制和消除人体血吸虫病指南》,明确预防性化疗仍是未来控制和消除血吸虫病的关键措施,化疗的频次主要根据感染率确定,并将化疗对象由原来的学龄儿童为主扩大至2 岁及以上所有年龄段人群。此外,指南鼓励实施安全用水、改善环境卫生、个人卫生、教育、灭螺和环境改造等措施,以加速阻断血吸虫病的传播(或消除)。
吡喹酮是用于治疗各种类型血吸虫病的推荐药物。该药有效、安全且成本低廉。如果在儿童期便开始并重复进行治疗,即使在治疗后再次发生感染,发展为严重病症的风险也会降低,甚至可逆转。
在过去40年里,一些国家已成功开展了血吸虫病控制工作,包括巴西、柬埔寨、埃及、毛里求斯、伊朗伊斯兰共和国、阿曼、约旦、沙特阿拉伯、摩洛哥、突尼斯和其它一些国家。我国已于2015年达到传播控制标准,提前10年实现了WHO提出的消除血吸虫病公共卫生问题这一目标,并向全面消除目标推进。


